Причины возникновения фибромиалгии, ее основные симптомы и методы лечения
Фибромиалгия — это хроническая мышечно — cкелетная боль, с нарушением сна, усталостью вызванная генетическим отклонением.
Патология требует немедленных терапевтических мероприятий.
Для этого важно понимать, процесс лечения, а также знать как избежать такую болезнь.
Содержание
История
Настоящий источник фибромиалгии (ФМ) на данный момент неизвестен. У болезни есть несколько названий – фибромиоз и фибромиозит (код МКБ М79.7).
Когда-о считалось, что ФМ вызвана психическими расстройствами или воспалительными процессами в организме.
Определение ФМ было дано в 70-х гг. XX века, а вот алгоритм диагностики был представлен спустя двадцать лет.
Подтвердить, что болезнь не связана с воспалениям и ревматической патологией, получилось в начале XXI века.
Таким образом, фибромиоз попадает в группу неврологических заболеваний.
По статистике 4% людей планеты Земля имеют данную патологию.
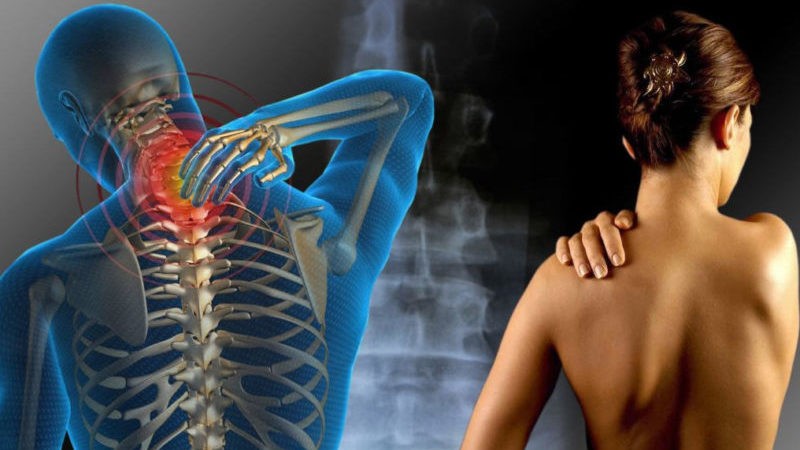
Фибромиоз проявляет себя в сильных болевых симптомах, в результате
приобретения организмом повышенной чувствительности нервных тканей.
А именно, нейронов, располагающихся внутри задних рогов спинного мозга.
Болевая симптоматика вызывается разными болезненными процессами
или в результате полученных трав на фоне неприятных явлений.
Ускорения развития фибромиалгии вызвано
серотонинэргическими и норадренергическими нейромедиаторами.
Данную картину подтверждает результат анализа крови,
который показывает низкий уровень серотонина, L-триптофана и норадреналина.
Также обнаружена нехватка 5-гидроксииндола в спинномозговой жидкости.
А она в свою очередь отвечает за выработку гормона счастья.
Таким образом, больные ФМ склонны к депрессиям и негативно смотрят на мир.
Этиология
В результате значительных половых различий,
более распространена ФМ среди зрелых женщин.
Иногда болезнь выявляют у деток и подростов.
Болезнь поражает совершенно здоровых людей без причин.
ПО статистике если в роду уже была диагностирована данная патология,
то в 8 раз вероятней ее встретить у наследников.
Конечно, вызвать фибромиоз могут и внешние факторы: болезни или образ жизни.
Факторы, вызывающие болезнь:
- повреждение, воспаление или дисметаболическое поражение нервов;
- герпес, боррелиоз, мононуклеоз, лихорадка Ку, иные инфекционных заболевания;
- человек оценивает мир негативно, отрицательно относится ко всему вокруг, часто мнительны или чрезмерно осторожны;
- травмы, с последующим сильным болевым синдромом, который вызывает длительный стресс;
- гормональный дисбаланс, самым опасным принято считать гипотиреоз;
- долгий прием медпрепаратов, в результате чего понижается уровень чувствительности нейромедиаторов.
Выявить причину развития ФМ чаще всего не удается.
Но если ФМ выявлен важно уделить внимание специальному лечению,
чтобы повысить эффективность общей терапии, и минимизировать риски.
Клиническая картина
Боль при фибромиозе достаточно яркая, мешающая заниматься привычными делами. К первичным симптомам относят:
- боль в суставах, мышцах верхних и нижник конечностей;
- боль в спине;
- боль мышц лица.
Боль – от давящей до пульсирующей, с ощущением онемения, покалывания, «мурашек по коже».
Некоторые описывают боль как жжение, ломка, как при ОРВИ или гриппе.
Во многих случаях у больного непроизвольно дергаются отдельные мышцы или конечности.
Также патология сопровождается рядом вторичных симптомов:
- головные боли, головокружения;
- сухость или жжение во рту;
- скованность движений по утрам;
- постоянная усталость;
- чувствительность к погодным изменениям;
- скачки температуры тела;
- расстройства ЖКТ с болями внутри живота;
- падение внимания и кратковременные провалы в памяти;
- плохое настроения, депрессия;
- постоянное чувство тревоги;
- частые позывы к мочеиспусканию;
- опухание разных частей тела;
- бессонница.
Редко ФМ проявляется полным перечнем симптомов, чаще всего только часть из них.
Однако, стоит заметить, что проявления боли, подергиваний конечностей и
неприятных ощущений всегда являются частью этого заболевания.
Диагностика
Клиническими методами диагностировать фибромиалгию невозможно.
Для постановки такого диагноза врачи используют метод исключения.
А именно, оценивают основными симптомы, отбрасываю возможные болезни.
Очень часто ФМ принимают за менингит, неврастению, онкологические патологии, миозитом, гиперкальцемию и болезнь Педжета.
Также встречаются случаи, когда ФМ «прячется» за остеохондрозом,
инфекционными заболеваниями или дефицитом витаминов.
Все перечисленные болезни требую определенное лечение.
Для того чтобы исключить другие патологии, врачем проводится опрос, и
назначается общие анализы и обязательно томография.
Когда другие диагнозы отбрасываются,
дополнительно проводят исследование триггерных зон.
При ФМ у больных есть девять пар точек,
которые отличаются особенной чувствительностью при надавливании.
Эти точки расположены:
- в затылочной области;
- на нижней части шеи;
- на верхней половине ноги;
- в области коленных суставов;
- в области второго ребра;
- плечевой кости;
- трапециевидной мышцы;
- надостной мышцы;
- в области ягодиц.
Суть исследования состоит в том, что если в результате равномерного надавливания на перечисленные точки, с аналогичным надавливанием на другие 11 из 18 вызывают боль, то диагноз считается подтвержденным.
Важно понимать, что фибромиалгию принято диагностировать
если болезненные ощущения сопровождают человека
более трех месяцев подряд.
Основное лечение
Фибромиоз — это хроническое заболевание. Следует понимать, излечить болезнь полностью не реально. Однако, при правильной терапии пациент ощущает значительное уменьшение болевых проявлений, а также избавляется от вторичных факторов.
В результате человек полностью возвращается к привычной жизни. Для лечения ФМ следует четко выполнять рекомендации врача. Лечение фибромиалгии обычно комплексное и включает в себя несколько медикаментов.
К основным препаратам относят:
- холиномиметики («Ацетилхолин») – стимулируют выработку нейромедиаторов,
подавляют проявление болезни; - анестетики («Лидокаин») – обезболивающий эффект,
применяются обычно на триггерных к пальпации точках; - анальгетики («Трамадол») – снимают болевой синдром, помогают вернуться к полноценной жизни,
но могут вызывать серьезное привыкание; - противосудорожные («Прегабалин») – избавляют от появления судорог,
улучшают самочувствие, сокращают неприятные ощущения в мышцах; - антидепрессанты («Амитриптилин») – нормализуют психическое состояние, восстанавливают качество сна.
Прием препаратов делает лечение максимально эффективным.
Иногда к основному списку добавляют нестероидные противовоспалительные,
снотворные, миорелаксанты или седативные средства.
Их назначают для подавления конкретных симптомов
и улучшения общего состояния больного.
Дополнительное лечение
Существует дополнительные методы лечения.
Однако их применяют строго по назначению врача,
так как они могут быть несовместимыми с особенностями
организма конкретного пациента или с назначенными ранее лекарствами.
К дополнительным методам относят:
- Апитерапию – применение пчелиного яда, пыльцы, воска или маточного молока, которые приводят к восстановлению мышечных тканей и снятию симптоматики;
- криотерапию – жидкий азот позволяет охладить пораженные участки тела,
подавляются мышечные спазмы,
стимулируют кровообращение и избавляюся от большинства симптомов; - психотерапию – позволяет позитивно взглянуть на жизнь,
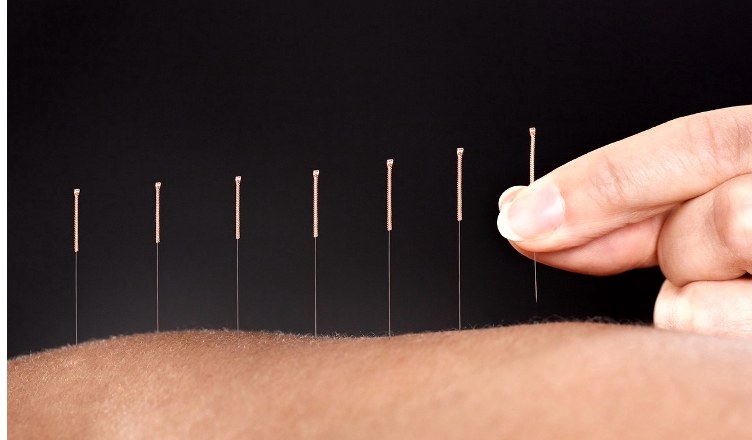
избавиться от негатива и снизить уровень тревожности; - акупунктуру – улучшает психическое состояние,
а также уменьшает количество зон на теле, где выявлен болевой синдром; - массаж – снимает скованность, проявляющуюся при фибромиалгии по утрам,
а также улучшает кровообращение в мышцах,
что положительно сказывается на самочувствии и качестве сна; - ЛФК – умеренные физические нагрузки снижают болезненные ощущения,
подавляют многие симптомы,
способствуют нормализации состояния на длительный период.
Также можно применять водолечение или гипнотерапию.
Врачи выбирают только один или два метода чтобы
дополнить основное лечение и не навредить пациенту.
Народная медицина
Широкой популярности народная медицина не получила.
Однако она дает хорошие результаты.
К ее методам относят — компрессы, настойки, отвары, ванны и растирания.
Вследствие чего улучшается кровообращение в мышцах,
восстанавливают иммунные способности организма,
нормализуется эмоциональное фон и подавляются многие симптомы.
Рецепты народных средств
Настойка китайского лимонника.- 10 г — измельченных плодов китайского лимонника;
- 100 мл – кипятка;
- Настаивать до полного остывания, процедить.
- Принимать – 2р/день по 1ч.л.
- 2 ст. л. — сушеный тимьян;
- 500 мл – кипятка;
- Настоять с вечера до утра;
- Пить утром натощак / при появлении болей днем/вечером.
- 10 капель – ромашки;
- 10 капель – розмарина;
- Смешать.
- Медленными движениями втирать на участки тела с сильной болью.
Повторять ежедневно.
- 4 ст. л. — сушеный тимьян;
- 500 мл – кипятка;
- Настоять с вечера до утра.
- Набрать горячую ванну и добавить настойку.
Лежать более 30 минут.
- Яблочным уксус;
- Мягкая ткань/ватный диск;
- Смочить и приложить к местам с болезненными ощущениями на 2 минуты.
- 2 г — высушенную кору ивы;
- 150 мл – кипятка;
- 5 мин – варить.
- Пить по 1 стакану 2 раз в день.
Первый прием должен быть с утра натощак.
- 2 ч. л. – имбиря;
- 150 мл – воды комнатной температуры;
- Перемешать и сразу пить 2 раза в день.
Также полезными будут приемы настоек из зверобоя, календулы, хвощи и левзеи.
Принимать 2 раза каждый день.
При отсутствии результатов или появления неприятных симптомов,
следует прекратить прием.
Популярным дополнительным средством
является прием гомеопатических препаратов.
Предотвращение (профилактика)
Для минимизации риска возникновения фибромиоза
следует прибегать к профилактическим мерам.
Особенно когда существует предрасположенность в роду.
К профилактическим методам относят:
- ЗОЖ – отказаться от еды с высокой степенью переработки,
от искусственных подсластителей и алкоголя.
Употреблять достаточное количество свежих фруктов и овощей; - Режим сна –спать 7-8 часов, ложась не позднее 12 часов ночи,
убрать посторонние раздражающие факторы; - Повышение физической активности – регулярно совершать пешие прогулки,
сократить сидение или лежание.
Заняться аэробикой, йогой, плаванием и т.д.; - Минимизировать стресс –воспринимать менее чувствительно неприятные ситуации в жизни.
Когда возникают какие-либо симптомы в организме, следует обращаться к врачам.
Особенно если существуют болезни с кишечником.
Проходить лечение фибромиалгии достаточно просто и в домашних условиях.
Главное помнить и четко выполнять рекомендации врача.
Хотя болезнь и отнесена к хроническим,
симптомы можно минимизировать и жить без боли.
У вас все получится, будьте здоровы!

Врач участковый терапевт, внештатный районный нефролог, заведующий дневным стационаром Богородчанской ЦРБ.
Образование
Ивано-Франковский медицинский институт
Лечебный факультет, лечебное дело, Ивано-Франковск
Высшее специальное, с 09.1984 по 06.1990